|
јтеросклероз
јтеросклероз - це поширене прогресуюче захворюванн€, що вражаЇ велик≥ й середн≥ артер≥њ в результат≥ накопиченн€ в них холестерину, що приводить до порушенн€ кровооб≥гу. ¬ економ≥чно розвинених крањнах атеросклероз Ї найчаст≥шою причиною захворюваност≥ та загальноњ смертност≥ - 50% вс≥х смертей у св≥т≥. ожен другий вмираючий в ”крањн≥ помираЇ в≥д атеросклерозу. ¬≥дкладенн€ холестерину в ст≥нц≥ артер≥й супроводжуЇтьс€ компенсаторним њњ вибухне назовн≥, завд€ки цьому тривалий час €вн≥ симптоми атеросклерозу в≥дсутн≥. « плином часу в≥дбуваЇтьс€ трансформац≥€ атеросклеротичноњ бл€шки в≥д стаб≥льноњ до нестаб≥льноњ п≥д впливом р≥зних фактор≥в (ф≥зичне навантаженн€, емоц≥йний стрес, артер≥альна г≥пертенз≥€, порушенн€ серцевого ритму (аритм≥њ)). ¬они призвод€ть до розриву бл€шки. Ќа поверхн≥ нестаб≥льноњ атеросклеротичноњ бл€шки утворюютьс€ тромби (атеротромбоз), що призводить до прогресуючого звуженн€ судин. ¬≥дбуваЇтьс€ порушенн€ кровооб≥гу в органах ≥ тканинах, з'€вл€ютьс€ кл≥н≥чн≥ симптоми, пом≥тн≥ дл€ пац≥Їнта. «алежно в≥д локал≥зац≥њ в судинн≥й систем≥, атеросклероз Ї основою таких захворювань:
≤шем≥чна хвороба серц€ (≤’—) - це захворюванн€, що виникаЇ при порушенн≥ будови внутр≥шньоњ оболонки артер≥й серц€. « плином часу п≥д д≥Їю р≥зних фактор≥в ризику (споживанн€ жирноњ њж≥, мала к≥льк≥сть св≥жих фрукт≥в ≥ овоч≥в в рац≥он≥ харчуванн€, зловживанн€ алкоголем, кур≥нн€, малорухлив≥ спос≥б житт€, спадкова схильн≥сть) коронарн≥ артер≥њ ушкоджуютьс€ атеросклерозом. ” ст≥нках судин починають утворюватис€ атеросклеротичн≥ бл€шки. 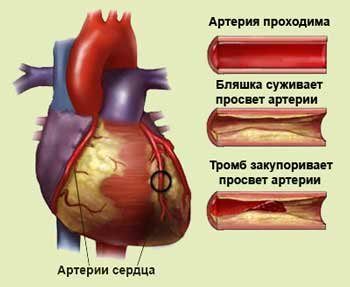 —початку вони невелик≥, плоск≥ ≥ ≥стотно не зм≥нюють теч≥њ кров≥ по судинах. ѕот≥м вони стають б≥льше ≥ звужують просв≥т артер≥њ. –езультатом цього Ї зменшенн€ припливу кров≥ до м'€з≥в серц€ - ≥шем≥€ - стан, коли до м'€за серц€ не надходить в достатн≥й к≥лькост≥ кров збагачена киснем. —тенокард≥€ - це симптом ≤’— у вигл€д≥ дискомфорту, здавлюванн€, болю або т€жкост≥ в грудн≥й кл≥тц≥. 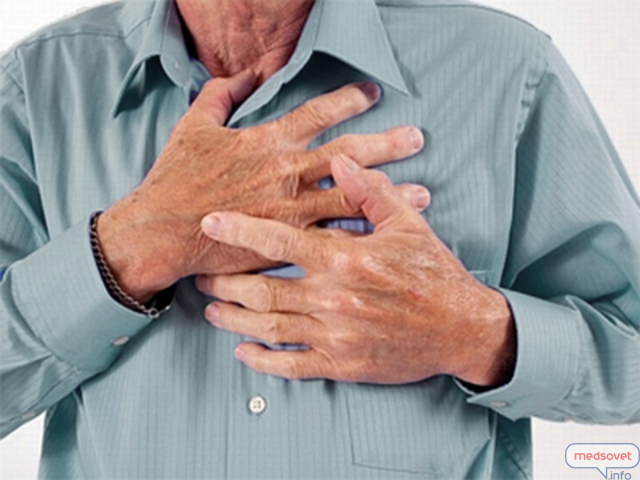 ¬она може в≥ддавати в шию, руки, спину. ѕричиною стенокард≥њ найчаст≥ше Ї ≥шем≥€. Ѕ≥ль при стенокард≥≥≥меет характерн≥ в≥дм≥тн≥ ознаки:
ѕолегшуЇ або усуваЇ (усуваЇ) б≥ль припиненн€ навантаженн€, в≥дпочинок або прийом специф≥чного медикаменту - н≥трогл≥церину. « такого болю може починатис€ ≥ ≥нфаркт м≥окарда (≤ћ), - це пошкодженн€ або загибель (некроз) серцевого м'€за. ÷е трапл€Їтьс€, коли кров перестаЇ надходити до м'€за серц€, част≥ше в результат≥ того, що кров'€ний тромб, що утворивс€ б≥л€ зруйнованоњ атеросклеротичноњ бл€шки в коронарн≥й артер≥њ, перекриваЇ њњ просв≥т, що повн≥стю припин€Ї доставку кров≥ до серцевого м'€за. 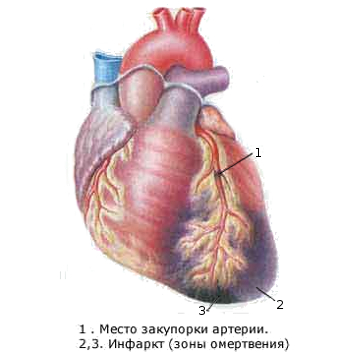 јле при ≤ћ болю тривають набагато довше (б≥льше 20 хв), зменшатьс€ у спок≥йному стан≥ або п≥сл€ прийому 1-2 таблеток н≥трогл≥церину. ≤ ≤ћ, ≥ стенокард≥€ - результат ≥шем≥њ. ¬≥дм≥нн≥сть пол€гаЇ в тому, що при стенокард≥њ це стан оборотне, тобто не в≥дбуваЇтьс€ загибел≥ серцевого м'€за в зон≥, уражен≥й атеросклерозом артер≥њ. ѕ≥сл€ в≥дновленн€ кровотоку м'€з серц€ повертаЇтьс€ до попереднього стану. якщо у вас з'€вилис€ €к≥сь з описаних симптом≥в - зверн≥тьс€ до кард≥олога, щоб обговорити њх. якщо у вас з'€вилас€ стеонкард≥€ ви негайно повинн≥ зробити наступне: ѕрипинити ходьбу або ≥ншу активн≥сть, €ку ви виконували в цей час. ѕокласти таблетку н≥трогл≥церину п≥д €зик. ¬она повинна там розчинитис€. «ам≥сть таблетки ви можете скористатис€ формою н≥трогл≥церину, €ка називаЇтьс€ «—ѕ–≈…». ѓњ потр≥бно ≥нгалювати також п≥д €зик. ѕочекайте 5 хвилин. якщо у вас все ще збер≥гаютьс€ симптоми стенокард≥њ, використовуйте другу таблетку н≥трогл≥церину або другу дозу н≥трату-спрей. «ачекайте ще 5 хвилин, ≥ €кщо у вас €к ≥ ран≥ше збер≥гаЇтьс€ стенокард≥€ - приймайте третю. якщо у вас все ще збер≥гаЇтьс€ стенокард≥€ п≥сл€ прийн€тих 3 таблеток н≥трогл≥церину - “≈–ћIЌќ¬ќ!!! ¬» Ћ» ј…“≈ Ў¬»ƒ ” ƒќѕќћќ√”. ¬јћ «ј√–ќ∆”™ –ќ«¬»“ќ ≤Ќ‘ј– “” ћ≤ќ ј–ƒј, ≈‘≈ “»¬Ќ” ƒќѕќћќ√ј ѕ–» я ќћ” ћќ∆Ќј Ќјƒј“» ¬ ѕ≈–Ў≤ 2 √ќƒ»Ќ» ¬≤ƒ ћќћ≈Ќ“” ѕќ„ј“ ” —»ћѕ“ќћ≤¬ “≤Ћ№ » ¬ —ѕ≈÷≤јЋ≤«ќ¬јЌI… ј–ƒ≤ќЋќ√≤„ЌI… Ћ≤Ќ≤÷≤! ѕервинну д≥агностику атеросклерозу проводить терапевт, с≥мейний л≥кар п≥д час щор≥чного диспансерного огл€ду. ¬им≥рюЇ артер≥альний тиск, визначаЇ ≥ндекс маси т≥ла, ви€вл€Ї фактори ризику. ¬изначенн€ групи ризику у пац≥Їнт≥в без кл≥н≥чних про€в≥в атеросклерозу. ¬изначити ≥ндив≥дуальну ступ≥нь ризику дл€ пац≥Їнт≥в дозвол€Ї шкала SCORE (системна оц≥нка коронарного ризику), за допомогою €коњ можна оц≥нити ймов≥рн≥сть фатальних (смертельних) серцево-судинних под≥й (≥нфаркт м≥окарда, ≥нсульт) прот€гом 10 рок≥в. ќсновою дл€ шкали послужили дан≥ когортних досл≥джень, проведених в 12 крањнах ™вропи, ≥з загальною чисельн≥стю 205 178 чолов≥к. ™ два вар≥анти шкали SCORE: дл€ крањн з низьким ризиком ≥ крањн з високим ризиком серцево-судинних захворювань (до них в≥дноситьс€ ”крањна). Ќизький ризик <4%, пом≥рний ризик 4-5%, високий ризик 5-8% ≥ дуже високий ризик> 8%. ƒл€ оц≥нки сумарного ризику смертельного серцево-судинного захворюванн€ необх≥дно вказати стать, в≥к, р≥вень систол≥чного артер≥ального тиску, чи палить пац≥Їнт ≥ р≥вень загального холестерину. «а спец≥альною таблицею л≥кар≥ розрахують ¬ам ймов≥рн≥сть настанн€ смертельного результату в≥д серцево-судинного захворюванн€ прот€гом найближчих 10 рок≥в, виражену у в≥дсотках. оли сумарний серцево-судинний ризик вище розрахованого? “реба мати на уваз≥, що сумарний ризик може бути вище, н≥ж розрахований за допомогою калькул€тора SCORE, €кщо Ї так≥ ознаки:
” €ких випадках не потр≥бно використовувати калькул€тор SCORE? Ќаступн≥ категор≥њ пац≥Їнт≥в за визначенн€м в≥днос€тьс€ до категор≥њ високого ризику, ≥ додатковий розрахунок сумарного ризику по SCORE не потр≥бен: ¬становлений д≥агноз серцево-судинн≥ захворюванн€ ÷укровий д≥абет 1 ≥ 2 типу ѕ≥двищенн€ р≥вн€ загального холестерину вище 8,0 ммоль / л або ј“ б≥льше 180/110 мм рт.ст. ѕри п≥дозр≥ на атеросклеротичн≥ зм≥ни показана консультац≥€ фах≥вц≥в:
ƒл€ уточненн€ ступен€ атеросклеротичного ураженн€ можуть бути призначен≥ додатков≥ лабораторн≥ та ≥нструментальн≥ методи досл≥дженн€: 1. ¬изначенн€ р≥вн€ л≥п≥д≥в:
2. ≈лектрокард≥ограф≥€ (≈ √), з навантажувальн≥ тестами (тредм≥л-тест), 3. ”льтразвукове досл≥дженн€ серц€ (≈хо √), аорти. 4. јнг≥ограф≥€, коронарограф≥€- ≥нвазивн≥ методи досл≥дженн€. ¬и€вл€ють атеросклеротичн≥ бл€шки, дозвол€ють оц≥нити сумарне атеросклеротичнеураженн€. «астосовують у пац≥Їнт≥в з кл≥н≥чними про€вами атеросклерозу (на ≥шем≥чну хворобу серц€). 5.ƒуплексное скан≥рован≥е.≤сследован≥е кровотоку з ультразвуковоњ в≥зуал≥зац≥Їю судин: сонних артер≥й, черевного в≥дд≥лу аорти та њњ г≥лок, артер≥й нижн≥х ≥ верхн≥х к≥нц≥вок. ¬и€вл€Ї атеросклеротичн≥ бл€шки в артер≥€х, оц≥нюЇ стан кровотоку в судинах. 6. ћагн≥тно-резонансна томограф≥€.¬≥зуал≥зац≥€ ст≥нки артер≥й ≥ атеросклеротичних бл€шок. 1. Ѕез кл≥н≥чних про€в≥в атеросклерозу пац≥Їнту з пом≥рним ризиком (до 5% за шкалою SCORE) ≥ р≥внем загального холестерину> 5 ммоль / л рекомендована модиф≥кац≥€ способу житт€. ¬она включаЇ в себе: в≥дмова в≥д кур≥нн€, вживанн€ алкоголю, антиатеросклеротическа€ д≥Їта, п≥двищенн€ ф≥зичноњ активност≥. ѕри дос€гненн≥ ц≥льового р≥вн€ холестерину (загальний ’— <5 ммоль / л, ’— ЋѕЌў <3 ммоль / л) повторний огл€д сл≥д проводити не р≥дше 1 разу на 5 рок≥в. ѕочаток л≥куванн€ пац≥Їнта з високим ризиком (вище 5% за шкалою SCORE) ≥ р≥внем загального холестерину> 5 ммоль / л також сл≥д почати з рекомендац≥й щодо зм≥ни способу житт€ на 3 м≥с€ц≥ ≥ провести повторне обстеженн€ п≥сл€ зак≥нченн€ цього пер≥оду. ѕри дос€гненн≥ пац≥Їнтом ц≥льових р≥вн≥в загального холестерину до 5 ммоль / л ≥ холестерину ЋѕЌў нижче 3 ммоль / л в подальшому провод€ть щор≥чний контроль р≥вн€ л≥п≥д≥в. якщо ризик залишаЇтьс€ високим (вище 5% за шкалою SCORE), призначають медикаментозну терап≥ю. 2. ѕац≥Їнтам мають ознаки атеросклеротичного ураженн€ будь-€коњ локал≥зац≥њ рекомендована модиф≥кац≥€ способу житт€ ≥ медикаментозна терап≥€. јнтиатеросклеротическа€ д≥Їта  –екомендац≥њ щодо дотриманн€ д≥Їти обов'€зков≥ дл€ вс≥х пац≥Їнт≥в. –екомендуЇтьс€ обмежити споживанн€ тваринних жир≥в (масло, вершки, м'€со, сало), зам≥нюючи њх рослинними жирами. ўоденне споживанн€ св≥жих овоч≥в ≥ фрукт≥в маЇ становити не менше 500 г на добу. –екомендуЇтьс€ споживанн€ нежирного м'€са ≥ птиц≥ без шк≥ри, кисломолочн≥ продукти, нежирний сир, хл≥б зерновий, з вис≥вками, продукт≥в, збагачених ω3-ненасиченими жирними кислотами (морська ≥ океан≥чна риба - лосось, скумбр≥€, тунець ≥ ≥н.). ќбмеженн€ споживанн€ кухонноњ сол≥ до 6 г / добу (~ 1 чайна ложка). ƒотриманн€ д≥Їти дозвол€Ї знизити р≥вень холестерину до 10%. Ќормал≥зац≥€ показник≥в маси т≥ла. Ќадлишкова маса т≥ла ≥ ожир≥нн€, особливо абдом≥нальне (об'Їм тал≥њ у чолов≥к≥в б≥льше 94 см ≥ б≥льше 84 см у ж≥нок), п≥двищують ризик розвитку кард≥оваскул€рних захворювань. ƒл€ зниженн€ ваги п≥дбираЇтьс€ ≥ндив≥дуальна д≥Їта з урахуванн€м в≥ку ≥ супутн≥х захворювань. ‘≥зичн≥ навантаженн€ при атеросклерозе.”вел≥чен≥е ф≥зичноњ активност≥ даЇ позитивний ефект дл€ хворих на атеросклероз. ѕац≥Їнтам без кл≥н≥чних про€в≥в атеросклерозу показан≥ ф≥зичн≥ навантаженн€ прот€гом 40 хв, щодн€. ≤нтенсивн≥сть навантажень оц≥нюЇтьс€ по дос€гненню 60% максимальноњ частоти серцевих скорочень (220 - в≥к). ’ворим на серцево-судинн≥ захворюванн€ необх≥дний пост≥йний режим динам≥чних ф≥зичних навантажень з урахуванн€м результат≥в навантажувальних тест≥в (тредм≥л-тест). орисн≥ ходьба, плаванн€, танц≥ - пом≥рноњ ≥нтенсивност≥ 60-90 хвилин в тиждень. Ќеприпустим≥ ≥зометричн≥ (силов≥) навантаженн€. –екомендовано використовувати будь-€к≥ можливост≥ дл€ ф≥зичних навантажень: ходити п≥шки, р≥дше користуватис€ автомоб≥лем. ѕрипиненн€ кур≥нн€. ур≥нн€ (активне ≥ пасивне зб≥льшуЇ на 20% ризик захворюваност≥ ≥ смертност≥ в≥д кард≥оваскул€рних ускладнень. ” курц≥в ризик розвитку ≥шем≥чного ≥нсульту в 2 рази вище, н≥ж у некур€щих. ¬живанн€ алкоголю. Ѕезпечне дл€ здоров'€ споживанн€ алкоголю - не б≥льше 20-30 мл чистого етанолу на добу дл€ чолов≥к≥в ≥ не б≥льше 20 мл на добу - дл€ ж≥нок, т≥льки дл€ практично здорових ос≥б, знижуЇ смертн≥сть в≥д кард≥оваскул€рних ускладнень. ¬живанн€ алкоголю (12-24г на добу чистого етанолу) знижуЇ ризик розвитку кард≥оваскул€рних ускладнень (≥нфаркту та ≥нсульту) на 20%, а вживанн€ 5 порц≥й алкоголю (60г на добу) п≥двищуЇ ризик кард≥оваскул€рних ускладнень на 65%. ћедикаментозне л≥куванн€ атеросклерозу. ћедикаментозна терап≥€ при атеросклероз≥ передбачаЇ застосуванн€ г≥пол≥п≥дем≥чних (знижують р≥вень л≥п≥д≥в) препарат≥в: статини. —татини надають стаб≥л≥зуючу д≥ю на атеросклеротичноњ бл€шки, покращують функц≥ю ендотел≥ю (внутр≥шньоњ оболонки судин), гальмують розвиток атеросклерозу. “≥льки л≥кар порекомендуЇ необх≥дний препарат ≥ його дозуванн€. Ћ≥куванн€ статинами спри€Ї суттЇвому зниженню смертност≥ та запоб≥гаЇ серцево-судинн≥ ускладненн€. ѕрепарат приймають один раз на день - увечер≥ перед сном. ’≥рург≥чне л≥куванн€ атеросклерозу. ѕри загроз≥ розвитку ускладнень атеросклерозу показано оперативне л≥куванн€, €ке в≥дновлюЇ прох≥дн≥сть артер≥й (реваскул€ризац≥€). ѕри ≥шем≥чн≥й хвороб≥ серц€ провод€ть стентуванн€ або шунтуванн€ коронарних артер≥й. ѕри церебральному атеросклероз≥, дл€ попередженн€ розвитку ≥нсульту провод€ть стентуванн€ сонних артер≥й. ƒл€ запоб≥ганн€ розвитку гангрени нижн≥х к≥нц≥вок зд≥йснюють протезуванн€ маг≥стральних артер≥й. Ќеобх≥дн≥сть ≥ обс€г оперативного втручанн€ встановлюЇ х≥рург (кард≥ох≥рург, судинний х≥рург).
|
||||||||||||||||||||||||||||
|
|
|








.png)
 г. ќдесса, ул.“ениста€, 8
г. ќдесса, ул.“ениста€, 8